Εισαγωγή: Το μελάνωμα είναι ένας κακοήθης όγκος του δέρματος, ο οποίος προέρχεται από τα μελανινοκύτταρα της επιδερμίδας. Παρ’ όλο που στο παρελθόν θεωρούνταν σπάνιος όγκος, η ετήσια επίπτωσή του έχει αυξηθεί δραματικά τα τελευταία χρόνια. Το μελάνωμα του δέρματος προκαλεί περισσότερο από 10.000 θανάτους ετησίως, αλλά παρουσιάζει 98% 5ετή επιβίωση όταν διαγιγνώσκεται και αφαιρείται έγκαιρα. Το μελάνωμα δεν περιορίζεται μόνο στο δέρμα. Τα μη δερματικά μελανώματα είναι σπάνια. Συγκριτικά με άλλους κακοήθεις όγκους του δέρματος, το μελάνωμα αποτελεί τον πιο κακοήθη όγκο λόγω της ικανότητάς του να δίνει μεταστάσεις, αν δε διαγνωστεί πρώιμα. Το μελάνωμα είναι πιο συχνό στη λευκή φυλή απ’ ότι στη μαύρη.
Συχνές ερωτήσεις που αφορούν στο μελάνωμα:
- Ποιοι είναι οι προδιαθεσικοί παράγοντες για την εμφάνιση μελανώματος;
- Οι βασικοί παράγοντες κινδύνου για την εμφάνιση μελανώματος:
- Ανοιχτό χρώμα δέρματος και ματιών
- Έκθεση στην υπεριώδη ακτινοβολία και σε τεχνητές πηγές φωτός
- Μεγάλος αριθμός κοινών σπίλων
- Οικογενειακό ιστορικό μελανώματος
- Ατομικό ιστορικό μελανώματος
- Ιστορικό εγκαύματος σε παιδική ηλικία
- Παρουσία δυσπλαστικών σπίλων
- Μεγάλοι συγγενείς μελανινοκυτταρικοί σπίλοι
Πότε θα πρέπει να μας ανησυχεί μια βλάβη στο σώμα μας;
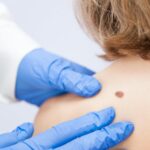
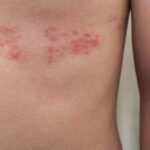
Η έγκαιρη κλινική διάγνωση του μελανώματος αποτελεί μια πρόκληση για τους δερματολόγους , αλλά και για τους ιατρούς όλων των ειδικοτήτων. Πολλά κλινικά κριτήρια δερματικών βλαβών έχουν προταθεί ως βοηθητικά για τη διάγνωση του μελανώματος με στόχο την άμεση εξέταση του από δερματολόγο ή τη λήψη βιοψίας. Μια από τις βασικές λίστες κλινικών χαρακτηριστικών, που έχουν καθιερωθεί για την αναγνώριση ύποπτων για μελάνωμα δερματικών βλαβών και την περαιτέρω διερεύνηση αυτών είναι ο μνημονικός κανόνας ΑBCDE, που έχει συσταθεί από την Αμερικανική Αντικαρκινική Εταιρεία και από την Αμερικανική Δερματολογική Ακαδημία.
Σύμφωνα με αυτόν τον κανόνα μια προϋπάρχουσα ή νέα βλάβη πρέπει να μας ανησυχεί όταν παρουσιάζει τα παρακάτω χαρακτηριστικά:
Α: Asymmetry (Ασυμμετρία)
Β: Borders Irregular (Aνώμαλα όρια)
C: Colour Variations (Ποικιλοχρωμία)
D: Diameter (Διάμετρος>6mm)
E: Elevated surface (Επηρμένη βλάβη)
Επίσης, ύποπτη θεωρείται μια βλάβη που παρουσιάζει κνησμό, που αιμορραγεί, που ελκούται.
Ποιες είναι οι μορφές του μελανώματος;
Υπάρχουν 4 κύριοι τύποι μελανώματος: Α) το επιφανειακώς επεκτεινόμενο μελάνωμα, Β) το οζώδες μελάνωμα, Γ) το μελάνωμα επί κακοήθους φακής και Δ) το μελάνωμα των άκρων.
Τα περισσότερα μελανώματα ξεκινούν ως επιφανειακοί όγκοι, που περιορίζονται στην επιδερμίδα, όπου και παραμένουν για αρκετά χρόνια. Κατά τη διάρκεια αυτού του σταδίου, γνωστό ως φάση οριζόντιας ανάπτυξης, το μελάνωμα είναι σχεδόν θεραπεύσιμο με χειρουργική ολική αφαίρεση αυτού. Τα μελανώματα, που διηθούν το χόριο, βρίσκονται στη φάση κάθετης ανάπτυξης και είναι πιο πιθανό να δώσουν μεταστάσεις. Τα οζώδη μελανώματα δεν φαίνεται να έχουν φάση οριζόντιας ανάπτυξης και ακολουθούν την κάθετη επέκταση αμέσως μετά την εμφάνισή τους.
Τι είναι το επιφανειακώς επεκτεινόμενο μελάνωμα:
Αποτελεί τον πιο συχνό τύπο, περίπου το 70% του συνόλου των μελανωμάτων. Πάνω από το 60% αυτών διαγιγνώσκονται ως λεπτοί όγκοι, πάχους < 1mm, με μεγάλη πιθανότητα ίασης. Η πλειοψηφία εμφανίζεται ως βλάβη σε υγιές δέρμα και μόνο το 25% αυτών αναπτύσσεται σε έδαφος προϋπάρχοντος σπίλου. Μπορούν να εμφανιστούν σε οποιαδήποτε ανατομική περιοχή με μεγαλύτερη συχνότητα τη ράχη για τους άντρες και τη ράχη και τα κάτω άκρα για τις γυναίκες.
Το επιφανειακώς επεκτεινόμενο μελάνωμα εμφανίζεται ως μια κηλίδα ή πλάκα, με έντονη ποικιλοχρωμία, ακανόνιστα όρια και διάμετρο, που κυμαίνεται από λίγα mm έως αρκετά cm.
Τι είναι το οζώδες μελάνωμα:
Το οζώδες μελάνωμα είναι το δεύτερο σε συχνότητα μελάνωμα αποτελώντας το 15-30% του συνόλου των μελανωμάτων. Πρόκειται για ένα σκούρο μισχωτό ή πολυποειδές οζίδιο, παρ’ όλο που αναφέρονται και αμελανωτικές ποικιλίες, αλλά λιγότερο συχνά. Παρουσιάζει μεγάλη δυσκολία στην έγκαιρη διάγνωσή του. Και ενώ το επιφανειακώς επεκτεινόμενο μελάνωμα και το μελάνωμα επί κακοήθους φακής διαγιγνώσκονται συνήθως πάχους< 1mm, το πάχος του οζώδους μελανώματος κατά τη διάγνωση ξεπερνά συνήθως τα 2mm.
Τι είναι το μελάνωμα επί κακοήθους φακής;
Αναπτύσσεται συνήθως σε ηλιοεκτεθειμένες περιοχές ηλικιωμένων ατόμων ως σκούρα καφέ κηλίδα. Οι βλάβες σταδιακά αυξάνουν σε μέγεθος και γίνονται σκουρότερες, ασύμμετρες, με ποικιλοχρωμία και επηρμένες περιοχές, που υποδηλώνουν την κάθετ η ανάπτυξή τους σε έδαφος in situ μελανώματος, που ονομάζεται κακοήθης φακή. Αποτελεί το 10-15% του συνόλου των μελανωμάτων.
Τι είναι το μελάνωμα των άκρων
Το μελάνωμα αυτό αντιπροσωπεύει λιγότερο από το 5% του συνόλου των μελανωμάτων. Αναπτύσσεται συχνότερα σε παλάμες, πέλματα και στο υπονύχιο. Εμφανίζεται ως σκούρη καφέ ή μαύρη κηλίδα ή πλάκα. Αν η βλάβη γίνει επηρμένη, αναπτύσσει εξέλκωση ή έχει διάμετρο>5mm η πιθανότητα διήθησης είναι πολύ μεγάλη.
Το υπονύχιο μελάνωμα ξεκινά από τη μήτρα του όνυχα και εμφανίζεται συνήθως σαν μια επιμήκης μαύρη ή καφέ γραμμή, με ή χωρίς ονυχιαία δυστροφία. Κάποιες φορές παρουσιάζεται ως υπονύχια μάζα με ποικίλου βαθμού εξέλκωση και καταστροφή της ονυχιαίας πλάκας. Η βιοψία είναι επιβεβλημένη σε όνυχα με δυσχρωμία, που παρουσιάζει τα παρακάτω χαρακτηριστικά: μαύρο χρώμα, μονήρης, ανομοιογένεια στο χρώμα, αλλαγή στο σχήμα ή στο χρώμα, πλάτος>4mm, ακανόνιστα όρια. Η παρουσία περιωνύχιας δυσχρωμίας (σημείο Hutchinson) αποτελεί επιπρόσθετο διαγνωστικό σημείο μελανώματος.
Σταδιοποίηση του μελανώματος:
Ένα από τα σημαντικότερα βήματα μετά τη διάγνωση του μελανώματος είναι η σταδιοποίησή του. Γνωρίζοντας το στάδιο του μελανώματος, μπορούμε να καθορίσουμε την πρόγνωση του και να σχεδιάσουμε την κατάλληλη θεραπεία.
Ποια είναι η πρόγνωση των ασθενών με μελάνωμα;
Η 5ετής επιβίωση των ασθενών εξαρτάται από το στάδιο του μελανώματος και κυμαίνεται από 97% για τους ασθενείς σταδίου 0 έως 10% για τους ασθενείς σταδίου IV.
Ποια είναι τα μέτρα πρόληψης για την αποφυγή ή την έγκαιρη διάγνωση του μελανώματος;
Α) Προστασία από την υπεριώδη ακτινοβολία: Αυτό μπορεί να επιτευχθεί με:
- Τη χρήση κατάλληλου ρουχισμού και καπέλου
- Την αποφυγή έκθεσης στον ήλιο από τις 10:00-16:00
- Τη σωστή χρήση αντηλιακού προϊόντος
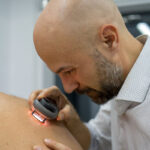
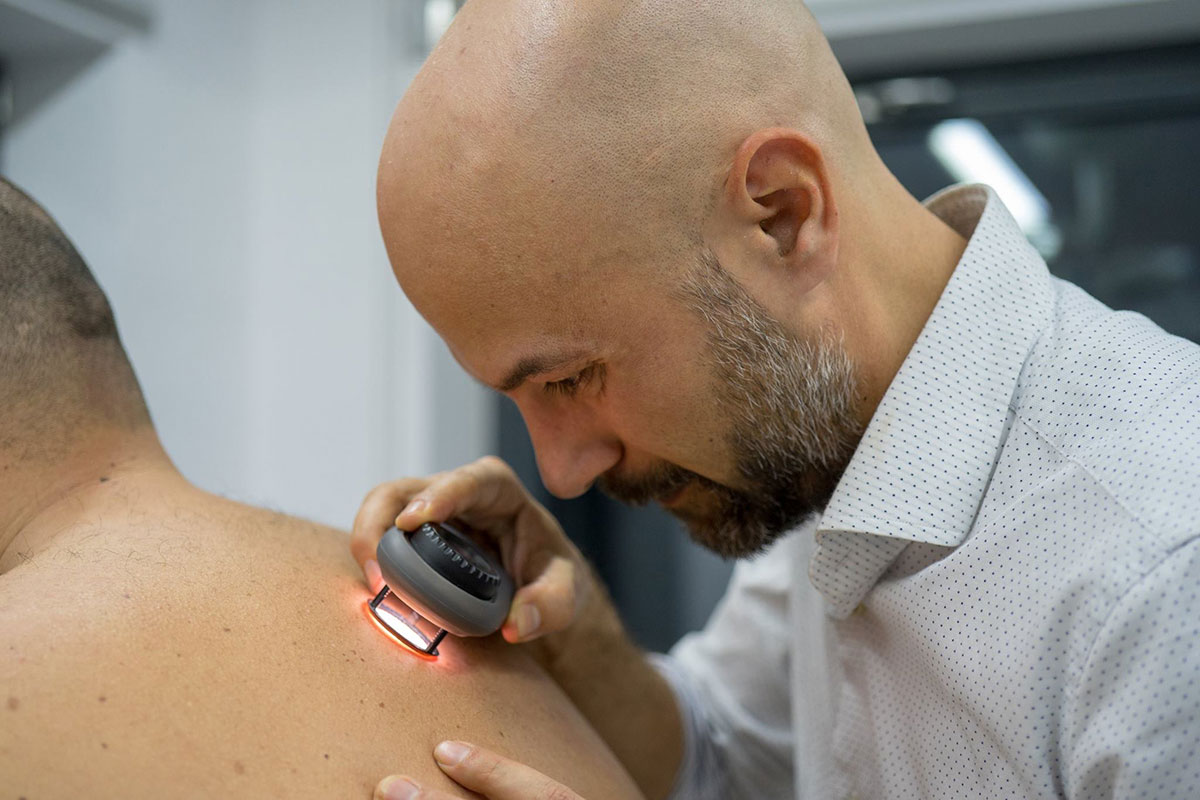
Β) Εξέταση από δερματολόγο: Για την έγκαιρη διάγνωση του μελανώματος είναι απαραίτητος ο έλεγχος όλων των βλαβών του δέρματος. Ο έλεγχος των σπίλων και των μορφωμάτων γίνεται κλινικά από το δερματολόγο, ο οποίος μπορεί να βοηθηθεί από διάφορα μέσα όπως η δερματοσκόπηση και η χαρτογράφηση των σπίλων. Η συχνότητα ελέγχου από δερματολόγο κυμαίνεται από 1 φορά το 6μηνο έως 1 φορά ετησίως. Αναλόγως των ευρημάτων μπορεί να χρειαστεί και συχνότερα. Επίσημη ηλικία έναρξης του δερματολογικού ελέγχου δεν υπάρχει. Εντούτοις άτομα με ανοιχτόχρωμη επιδερμίδα οφείλουν να ελέγχονται συχνότερα.
Γ) Αυτοεξέταση: Η τυπική αυτοεξέταση για έγκαιρη ανίχνευση ύποπτων βλαβών του δέρματος περιλαμβάνει την επισκόπηση της πρόσθιας και οπίσθιας επιφάνειας του κορμού και έπειτα της πλάγιας επιφάνειας αυτού. Οι ασθενείς θα πρέπει έπειτα να συνεχίζουν με την επισκόπηση των παλαμών, των αντιβραχίων, των βραχιόνων και των μασχαλών, των κάτω άκρων, των μεσοδακτύλιων διαστημάτων και των πελμάτων. Τέλος εξετάζεται ο τράχηλος, το τριχωτό της κεφαλής καθώς και οι γλουτοί. Περίπου το 50% των μελανωμάτων στους άντρες εντοπίζονται στον κορμό και το 1/3 αυτών στη ράχη. Αυτό καταδεικνύει τη μέγιστη σημασία αυτοεξέτασης και των οπίσθιων επιφανειών η δυσκολία της οποίας μπορεί να ξεπεραστεί με τη βοήθεια καθρέφτη ή κάποιου συγγενικού προσώπου.
Τι ακολουθεί τη διάγνωση του μελανώματος;
Aφού διαγνωστεί το μελάνωμα, ακολουθεί η σταδιοποίηση της νόσου. Αναλόγως του σταδίου ακολουθεί κλινικός και απεικονιστικός έλεγχος, ο οποίος καταδεικνύει την παρουσία ή μη λεμφαδενικών και απομακρυσμένων μεταστάσεων. Απομακρυσμένες μεταστάσεις μπορούν να παρουσιαστούν σε όργανα όπως οι πνεύμονες, το ήπαρ, τα οστά, ο εγκέφαλος και άλλα. Αναλόγως του σταδίου, ακολουθεί η επιλογή της κατάλληλης θεραπείας.
Ποια είναι η θεραπεία του μελανώματος;
Η θεραπευτική προσέγγιση απαρτίζεται από τρία σκέλη: 1) τη θεραπεία της πρωτοπαθούς βλάβης που συνίσταται στην ευρεία, θεραπευτική, συμπληρωματική τοπική εκτομή, 2) την αφαίρεση των επιχώριων λεμφαδένων σε περίπτωση που εντοπίζεται μεταστατική νόσος σε αυτούς και 3) τη χορήγηση ή όχι συστηματικής θεραπείας για τυχόν μεταστατική νόσο.
Πώς θεραπεύεται χειρουργικά το πρωτοπαθές μελάνωμα;
Η θεραπεία του μελανώματος ξεκινά με την τοπική εκτομή του, η οποία γίνεται σε όρια υγιούς ιστού. Αφαιρούνται δηλαδή εκτός από τη βλάβη και κάποια χιλιοστά μακροσκοπικά φυσιολογικού δέρματος. Το βάθος της εκτομής φτάνει έως την υποκείμενη περιτονία του μυός. Έτσι μειώνεται η πιθανότητα για τοπική υποτροπή της νόσου στο μέλλον. Αναλόγως με το μέγεθος και τη θέση του ελλείμματος που δημιουργείται από την ευρεία εκτομή του μελανώματος, μπορεί να χρειαστεί πλαστική αποκατάσταση με δερματικό κρημνό ή μόσχευμα.
Τι γίνεται με τους επιχώριους λεμφαδένες;
Το δεύτερο σκέλος της θεραπείας αφορά στην αντιμετώπιση των περιοχικών ή επιχώριων λεμφαδένων. Αν αποδειχθεί η ύπαρξη μετάστασης μετά από κυτταρολογική ή ιστολογική εξέταση ενός επιχώριου ψηλαφητού λεμφαδένα τότε τίθεται η ένδειξη για ριζικό θεραπευτικό λεμφαδενικό καθαρισμό. Σήμερα υπάρχει η δυνατότητα βιοψίας του φρουρού λεμφαδένα, κάτι το οποίο βοηθά στην αποφυγή εκτεταμένων επεμβάσεων λεμφαδενικού καθαρισμού, όταν αυτές δεν απαιτούνται. Ο φρουρός λεμφαδένας είναι αυτός που δέχεται πρώτος τη λεμφική αποχέτευση της περιοχής του μελανώματος και κατ’ επέκταση τα καρκινικά κύτταρα του μελανώματος. Μόνο όταν η ιστολογική εξέταση αποκαλύψει διήθηση του φρουρού λεμφαδένα από τα καρκινικά κύτταρα του όγκου, γίνεται πιο εκτεταμένη επέμβαση, που περιλαμβάνει και την αφαίρεση των επιχώριων λεμφαδένων. Η βιοψία του λεμφαδένα φρουρού συνδυάζεται συνήθως με την ευρεία (συμπληρωματική) εκτομή του μελανώματος και γίνεται τις περισσότερες φορές με γενική αναισθησία. Μερικές φορές μπορεί να γίνει με τοπική ή περιοχική (ραχιαία) αναισθησία. Ο λεμφαδενικός καθαρισμός ωστόσο απαιτεί πάντα γενική αναισθησία.
Τι γίνεται σε περίπτωση απομακρυσμένων μεταστάσεων;
Στην περίπτωση που υπάρχουν απομακρυσμένες μεταστάσεις, δηλαδή σε όργανα όπως οι πνεύμονες, το ήπαρ, τα οστά κλπ, ενδείκνυται συστηματική θεραπεία. Σε σπάνιες περιπτώσεις θα αποφασιστεί η χειρουργική αφαίρεση των δευτεροπαθών εστιών (μεταστάσεων). Σε απουσία απομακρυσμένων μεταστάσεων κατά τη απεικονιστική σταδιοποίηση, η συμπληρωματική ή προληπτική συστηματική ανοσοθεραπεία δύναται να προσφέρει βελτίωση της έκβασης σε ασθενείς υψηλού κινδύνου για υποτροπή της νόσου, όπως σε αυτούς με διηθημένους λεμφαδένες ή/και μελάνωμα μεγάλου πάχους. Η θεωρία είναι ότι με τη χορήγηση ιντερφερόνης-α αυξάνεται η δράση του ανοσολογικού συστήματος του ίδιου του ασθενή για την εξαφάνιση τυχών μικρομεταστάσεων, οι οποίες ακόμα και εάν δεν είναι κλινικά και απεικονιστικά αντιληπτές, μπορούν να δημιουργήσουν κανονικές μεταστάσεις στο μέλλον.