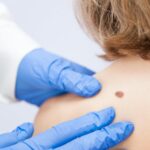
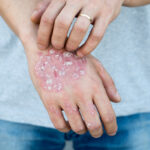
Τα οξυτενή κονδυλώματα αποτελούν μια πολύ συχνή, ιογενούς αιτιολογίας, σεξουαλικώς μεταδιδόμενη νόσο. Παρ’ όλο που προσβάλλονται και τα δύο φύλα, οι γυναίκες φαίνεται να παρουσιάζουν υπεροχή στη συχνότητα προσβολής.
Συχνές ερωτήσεις που αφορούν στα κονδυλώματα:
Πού οφείλονται τα κονδυλώματα;
Τα οξέα κονδυλώματα προκαλούνται από λοίμωξη με τον ιό των ανθρωπίνων κονδυλωμάτων (human papillοma virus-HPV). Οι HPV αποτελούν μια ομάδα μολυσματικών και κυρίως σεξουαλικώς μεταδιδόμενων ιών, διπλής έλικας DNA.
Πόσος χρόνος μεσολαβεί από τη μόλυνση μέχρι την εμφάνιση των κονδυλωμάτων;
Ο χρόνος επώασης του ιού (χρόνος που μεσολαβεί από την έκθεση στον ιό μέχρι την εκδήλωση των πρώτων συμπτωμάτων) μετά την έκθεση κυμαίνεται από 3 βδομάδες μέχρι 8 μήνες. Οι περισσότερες λοιμώξεις είναι παροδικές και υποχωρούν σε 2 χρόνια. Επίμονες λοιμώξεις σε έδαφος άλλων καταστάσεων, όπως λοίμωξης με HIV (AIDS) σχετίζονται με την ανάπτυξη ακανθοκυτταρικού καρκινώματος.
Ποιοι ιοί είναι υψηλού κινδύνου για την ανάπτυξη καρκίνου εκ πλακώδους επιθηλίου;
Υπάρχουν πάνω από 70 διαφορετικοί τύποι του ιού. Απ’ αυτούς οι 35 τύποι είναι υπεύθυνοι για την προσβολή του επιθηλίου της γεννητικής περιοχής και έχουν πιθανότητα να προκαλέσουν κακοήθη βλάβη στην περιοχή, όπως καρκίνο του τραχήλου της μήτρας ή του πρωκτού. Οι τύποι 16 και 18 είναι οι πιο συχνά σχετιζόμενοι με ακανθοκυτταρικό καρκίνο. Οι χαμηλού κινδύνου τύποι του ιού, όπως ο HPV6 και ο HPV11 σχετίζονται συχνότερα με καλοήθη κονδυλώματα και μικρού βαθμού κακοήθειας ενδοεπιθηλιακή νεοπλασία Οι μεσαίου κινδύνου τύποι του ιού μπορούν να προκαλέσουν μεγάλου βαθμού δυσπλασία, η οποία επιμένει, αλλά σπάνια εξελίσσεται σε επιθετικό στάδιο.
Ποιοι είναι οι παράγοντες κινδύνου για την εμφάνιση κονδυλωμάτων;
Η εμφάνιση κονδυλωμάτων σχετίζεται με τη σεξουαλική δραστηριότητα.
Ποιοι είναι οι τρόποι μετάδοσης του ιού;
Γυναίκες: Στις γυναίκες ο βασικός τρόπος μετάδοσης είναι η σεξουαλική κολπική επαφή. Πρωκτικά κονδυλώματα μπορούν να εμφανιστούν από επέκταση από το αιδοίο ή το περίνεο ή κατόπιν πρωκτικής επαφής. Ο κίνδυνος της νόσου αυξάνει με τον αριθμό των σεξουαλικών συντρόφων.
Άντρες: Στους άντρες η γεννητική περιοχή προσβάλλεται κατόπιν σεξουαλικής δραστηριότητας. Περιπρωκτικές βλάβες μπορούν να παρατηρηθούν σε ετεροφυλόφιλους άντρες, αλλά είναι πιο συχνές σε άντρες που έχουν σεξουαλικές επαφές με άτομα του ιδίου φύλου. Ο κίνδυνος προσβολής αυξάνει, όπως και στις γυναίκες, με τον αριθμό των σεξουαλικών συντρόφων.
Πώς εμφανίζονται τα κονδυλώματα;
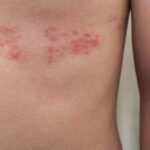
Τα κονδυλώματα είναι εξωφυτικά μορφώματα, στο χρώμα του δέρματος. Μπορεί να είναι λείες επίπεδες βλατίδες ή να έχουν πιο θηλωματώδη εμφάνιση.
Είναι συμπτωματτικά τα κονδυλώματα;
Τα συμπτώματα, που σχετίζονται με τα οξυτενή κονδυλώματα εξαρτώνται από των αριθμό αυτών και την εντόπισή τους. Ασθενείς με μικρό αριθμό βλαβών είναι συνήθως ασυμπτωματικοί. Άλλοι ασθενείς πιθανόν να παρουσιάζουν κνησμό, αιμορραγία, αίσθημα καύσου ή τάσης, κολπική έκκριση (οι γυναίκες) ή και πόνο.
Υπάρχει πιθανότητα λοίμωξης από τον ιό χωρίς την εμφάνιση κονδυλωμάτων;
Η υποκλινική λοίμωξη είναι πολύ πιο συχνή απ’ ότι τα εξωφυτικά κονδυλώματα, μεταξύ τόσο των αντρών όσο και των γυναικών. Η λοίμωξη συχνά διαγιγνώσκεται έμμεσα στον τράχηλο με το τεστ Pap, την κολποσκόπηση ή τη βιοψία και στο πέος, το αιδοίο και το δέρμα των γεννητικών οργάνων με την εμφάνιση λευκών περιοχών μετά την εφαρμογή οξεικού οξέος. Δεν ενδείκνυται θεραπεία.
Πώς διαγιγνώσκονται τα κονδυλώματα;
Η διάγνωση τίθεται συνήθως με την απλή επισκόπηση της πάσχουσας περιοχής. Οι βλάβες έχουν χαρακτηριστική κλινική εικόνα. Σε εκτεταμένες προσβολές η κλινική εξέταση πρέπει να συνοδεύεται από πρωκτοσκόπηση, σιγμοειδοσκόπηση, κολονοσκόπηση και κολποσκόπηση.
Βιοψία χρειάζεται, όταν η διάγνωση δεν τίθεται με βεβαιότητα, σε αυτούς που δεν ανταποκρίνονται στη θεραπεία, σε ανοσοκατεσταλμένους ασθενείς ή σε παρουσία άτυπων βλαβών. Πολλοί συστήνουν τη βιοψία ως εξέταση ρουτίνας σε κάθε ασθενή με κονδυλώματα με στόχο την ανίχνευση ή τον αποκλεισμό δυσπλασίας.
Ποιοι είναι οι τρόποι καταστροφής των κονδυλωμάτων;
Η θεραπεία των οξυτενών κονδυλωμάτων μπορεί να επιτευχθεί με μία από τις τρεις παρακάτω προσεγγίσεις: α) τη χημική ή φυσική καταστροφή των βλαβών, β) την ανοσολογική θεραπεία και γ) τη χειρουργική αφαίρεση. Η προτιμότερη μέθοδος εξαρτάται από τον αριθμό και την έκταση των βλαβών. Γενικά όλες οι θεραπείες δεν είναι πάντα επαρκείς και ικανοποιητικές, γιατί δε μειώνουν τον κίνδυνο υποτροπών, που κυμαίνεται από 30-70%, μέσα σε 6 μήνες μετά τη θεραπεία.
Υπερτερεί κάποια θεραπεία στην καταστροφή των κονδυλωμάτων έναντι άλλων θεραπειών;
Δεν υπάρχουν δεδομένα, που να δίνουν υπεροχή σε κάποια θεραπευτική μέθοδο ή να την καθιστούν κατάλληλη για όλους τους ασθενείς και τους τύπους κονδυλωμάτων. Εάν ο δερματολόγος διαθέτει τριχλωροξικό οξύ ή ποδοφυλλίνη στο ιατρείο του είναι καλό να παρέχει με αυτά τα μέσα μια αρχική θεραπεία κατά τη διάρκεια της πρώτης επίσκεψης, που τίθεται η διάγνωση αυτών, και να συστήνει συνέχιση θεραπείας κατ’ οίκον με ιμικουιμόδη ή ποδοφυλλοτοξίνη και επανεξέταση του ασθενούς. Σε αντίθετη περίπτωση, μη διάθεσης των προαναφερθέντων διαλυμάτων, ο ασθενής μπορεί να προσπαθήσει με κατ’ οίκον αγωγή (ποδοφυλλοτοξίνη ή ιμικουιμόδη). Εκτός αν πρόκειται για μεγάλου μεγέθους κονδυλώματα 1-2 cm, οπότε παραπέμπεται απευθείας για τη χειρουργική θεραπεία αυτών.
Παρακάτω περιγράφονται αναλυτικά οι διάφορες θεραπευτικές επιλογές, χειρουργικές και μη:
Α) Χημικοί παράγοντες: Οι χημικοί παράγοντες περιλαμβάνουν την ποδοφυλλίνη, το τριχλωροξικό οξύ και την 5-φθοριοουρακίλη.
Ποδοφυλλίνη: Η ποδοφυλλίνη περιέχει τον αντιμιτωτικό παράγοντα ποδοφυλλοτοξίνη, που δρα ανασταλτικά στον κυτταρικό κύκλο και οδηγεί στον κυτταρικό θάνατο. Το διάλυμα ποδοφυλλίνης όταν χρησιμοποιείται τοπικά ως μονοθεραπεία 1-2 φορές εβδομαδιαίως έχει περιορισμένη επιτυχία στην εξαφάνιση των κονδυλωμάτων (20-50% σε 3 μήνες). Γι’ αυτό συνήθως συνδυάζεται με κάποια άλλη θεραπευτική μέθοδο, όπως η κρυοθεραπεία.
Το φάρμακο εφαρμόζεται σε μικρή περιοχή του δέρματος, αφήνεται να στεγνώσει και ξεπλένεται σε 6 ώρες από την εφαρμογή. Δε θα πρέπει να απλώνεται σε μεγάλες περιοχές λόγω πιθανής νευροτοξικότητας και πόνου, που μπορούν να προκληθούν από τη νέκρωση της περιοχής. Η ποδοφυλλίνη αντενδείκνυται στο κολπικό επιθήλιο λόγω του κινδύνου χημικών εγκαυμάτων. Το φάρμακο είναι επίσης τερατογόνο και δε χρησιμοποιείται κατά τη διάρκεια της εγκυμοσύνης. Οι ανεπιθύμητες ενέργειες είναι αναστρέψιμες και ποικίλουν από ήπιο ερεθισμό εώς έλκος και πόνο, που εξαρτώνται από τη συγκέντρωση του φαρμάκου και το χρόνο παραμονής του στο δέρμα.
Α1) Ποδοφυλλοτοξίνη: Ένας παρόμοιος παράγοντας, η ποδοφυλλοτοξίνη 0.5% μπορεί να χρησιμοποιηθεί και από τον ασθενή κατ’ οίκον. Εφαρμόζεται σε εξωτερικά κονδυλώματα δύο φορές ημερησίως για 3 ημέρες. Ακολουθεί διακοπή για 4 ημέρες και αυτός ο κύκλος θεραπείας επαναλαμβάνεται για περισσότερο από 4 φορές.
Α2) Τριχλωροξικό οξύ: Το τριχλωροξικό οξύ σε συγκέντρωση 80-90% καταστρέφει φυσικά τα κονδυλώματα προκαλώντας μετουσίωση των πρωτεϊνών του ιού. Η αποτελεσματικότητά του και οι ανεπιθύμητες ενέργειες είναι παρόμοια με της ποδοφυλλίνης. Απαιτούνται επανειλημμένες εφαρμογές του διαλύματος. Σε αντίθεση όμως με την ποδοφυλλίνη, το τριχλωροξικό οξύ μπορεί να χρησιμοποιηθεί για εσωτερικές βλάβες (στον κόλπο ή στον τράχηλο της μήτρας) και δεν αντενδείκνυται κατά τη διάρκεια της εγκυμοσύνης. Το τριχλωροξικό οξύ είναι αρκετά καυστικό και δεν πρέπει να απλώνεται στο πέριξ των βλαβών δέρμα.
Α3) 5-Φθοριοουρακίλη: Η 5-φθοριοουρακίλη είναι ένας αντιμεταβολίτης πυριμιδίνης, που μεσολαβεί και εμποδίζει τη σύνθεση του DNA. Η γέλη, που αποτελείται από 5-φθοριοουρακίλη και επινεφρίνη μπορεί να ενεθεί ενδοβλαβικά.
Β) Ανοσοδιεγέρτες: Η ιμικουιμόδη και η ιντερφερόνη-α είναι δύο διεγερτικοί παράγοντες του ανοσιακού συστήματος, που έχουν χρησιμοποιηθεί. Η ιμικουιμόδη είναι ένας διεγέρτης, που δρα μέσω επαγωγής της κυτοκίνης. Η εφαρμογή της με τη μορφή κρέμας 5% έχει δείξει σημαντική αποτελεσματικότητα (72-84% των ασθενών ανταποκρίθηκαν μερικώς ενώ το 40-70% απαλλάχθηκε εντελώς από τις βλάβες) με μικρό ποσοστό υποτροπών. Ακόμα και ασθενείς που δεν καθάρισαν πλήρως παρουσίασαν σημαντική μείωση του μεγέθους των βλαβών. Η ιμικουιμόδη έχει χρησιμοποιηθεί επίσης για τη θεραπεία ενδοεπιθηλιακής νεοπλασίας του αιδοίου και του πρωκτού. Δεν ενδείκνυται για εσωτερική χρήση. Η κρέμα ιμικουιμόδης 5% εφαρμόζεται το βράδυ 3 φορές εβδομαδιαίως, μένει στην περιοχή για 6-10 ώρες και έπειτα ξεπλένεται. Η συνολική διάρκεια εφαρμογής πρέπει να ξεπερνά τις 16 βδομάδες. Η πιο σοβαρή ανεπιθύμητη ενέργεια είναι το ήπιο εώς σοβαρό τοπικό ερύθημα.
Γ) Χειρουργική θεραπεία: Η καταστρεπτική ή αφαιρετική χειρουργική θεραπεία αποτελεί επιλογή, όταν οι προηγηθείσες συντηρητικές έχουν αποτύχει. Η κρυοθεραπεία μπορεί να εφαρμοστεί σε κατάλληλα εξοπλισμένο ιατρείο, αλλά η θεραπεία με laser και η χειρουργική εκτομή απαιτούν ειδικές χειρουργικές αίθουσες.
Γ1) Κρυοθεραπεία: Η κρυοθεραπεία μπορεί να πραγματοποιηθεί στο δερματολογικό ιατρείο με τη χρήση υγρού αζώτου. Εφαρμόζεται με βαμβακοφόρο στυλεό ή με συσκευή ψεκασμού (cryospray). Η διαδικασία είναι ασφαλής και κατά τη διάρκεια της εγκυμοσύνης. Η μέθοδος προκαλεί πόνο κατά τη διενέργειά της καθώς και φλεγμονή τοπικά με το πέρας της. Το ποσοστό εξαφάνισης των κονδυλωμάτων που επιτυγχάνεται στους 3 μήνες είναι 63-92% και δεν αρκεί μία μόνο εφαρμογή. Το οξείδιο του αζώτου δεν πρέπει να χρησιμοποιείται για βλάβες στον κόλπο, ενώ μπορεί να εφαρμοστεί στον τράχηλο της μήτρας, γιατί ψύχει καλύτερα τους ιστούς εκεί.
Γ2) Θεραπεία με laser: Η θεραπεία με laser CO2 ή Nd Yag διενεργείται σε χειρουργικές αίθουσες και απαιτεί κατάλληλο εξοπλισμό και αναισθησία. Η κολονοσκόπηση είναι πολλές φορές απαραίτητη για να καταδείξει τις εσωτερικές βλάβες, ώστε να επιτευχθεί καταστροφή αυτών με laser. O ιστός απορροφά την ενέργεια του laser, η οποία μετατρέπεται σε θερμότητα και εξαχνώνει τα κονδυλώματα. Η ιστική καταστροφή δε θα πρέπει να ξεπερνά το 1mm βάθους. Η τεχνική παρουσιάζει αποτελεσματικότητα που αγγίζει το 100% σε ένα χρόνο, αλλά οι υποτροπές μπορούν να ξεπεράσουν το 45%. Οι ανεπιθύμητες ενέργειες περιλαμβάνουν ουλές και πόνο. Το μειονέκτημα της θεραπείας με laser αποτελεί το υψηλό κόστος αυτής.
Γ3) Χειρουργική αφαίρεση: Αυτή επιτυγχάνεται είτε με κατ’ εφαπτομένη εκτομή με ψαλίδι, ξυράφι ή απόξεση ή με ηλεκτροχειρουργική. Η εκτομή με ψαλίδι ή ξυράφι απαιτεί αναισθησία και ενέχει κίνδυνο λοίμωξης και αιμορραγίας. Το ποσοστό πλήρους κάθαρσης στους 3 μήνες ανέρχεται σε 36%. Η βλάβη αποκολλάται από το υγιές δέρμα ή βλεννογόνο και τα υπολείμματα αυτής καυτηριάζονται. Προσοχή πρέπει να δίνεται στον καυτηριασμό, ο οποίος δε θα πρέπει να εκτείνεται μέχρι το υποδόριο λίπος.
Πώς παρακολουθούνται οι ασθενείς με ιστορικό κονδυλωμάτων;
Μετά την ολοκλήρωση της θεραπείας των οξυτενών κονδυλωμάτων, απαιτείται αυτοεξέταση με επισκόπηση της γεννητικής περιοχής περιοδικά με στόχο την έγκαιρη ανίχνευση νέων βλαβών. Εξαφάνιση των κονδυλωμάτων δε σημαίνει απαραίτητα και απαλλαγή από τον ιό. Δεν υπάρχουν επίσης ενδείξεις ότι η θεραπεία των μακροσκοπικά ορατών κονδυλωμάτων επηρεάζει την ανάπτυξη καρκίνου του τραχήλου ή του πρωκτού.
Ποια είναι η πιθανότητα υποτροπής των βλαβών μετά τη θεραπεία τους;
Υπάρχει μεγάλη πιθανότητα υποτροπής των βλαβών και αυτό συμβαίνει συνήθως σε διάστημα 3-6 μηνών από τη θεραπεία. Το πρόβλημα υποτροπής παρατηρείται κυρίως σε γυναίκες με ανεπάρκεια του ανοσιακού συστήματος, όπως σε φορείς του AIDS. Οι γυναίκες πρέπει να ενημερώνονται για την ανάγκη ετήσιου κυτταρολογικού ελέγχου (test Παπανικολάου), ο οποίος συνίσταται και σε γυναίκες χωρίς κονδυλώματα των γεννητικών οργάνων.
Υπάρχουν τρόποι πρόληψης του ιού των ανθρωπίνων κονδυλωμάτων;
Α) HPV εμβολιασμός: Τρία εμβόλια είναι διαθέσιμα στο εμπόριο για την προστασία από τη λοίμωξη με ορισμένους υψηλού κινδύνου ιούς HPV: το Gardasil, το Cervarix και το νεότερο Gardasil 9. To πρώτο είναι τετραδύναμο και προφυλάσσει από τους τέσσερις πλέον νοσογόνους και επικίνδυνους υποτύπους του ιού: HPV6, 11, 16, 18. Έτσι προστατεύει από δυσπλασίες και καρκίνο του τραχήλου της μήτρας (προκαλούμενα από τους υποτύπους HPV16 και 18) και από τα κονδυλώματα (προκαλούμενα από τους υποτύπους HPV6 και 11). Το Cervarix προστατεύει μόνο από τους δύο υποτύπους HPV16 και 18, που είναι υπεύθυνοι για τις περισσότερες περιπτώσεις καρκίνου του τραχήλου της μήτρας. To Gardasil 9 είναι εννιαδύναμο και προστατεύει από 9 υποτύπους του ιού: HPV6, 11, 16, 18, 31, 33, 45, 52, 58.
Β) Σεξουαλική επαφή: Αποφεύγοντας σεξουαλικούς συντρόφους, που έχουν κονδυλώματα ή τον ιό HPV μειώνεται ο κίνδυνος προσβολής. Βέβαια αυτό στην πράξη δε φαίνεται εύκολο, καθώς άτομα φορείς του HPV δεν έχουν πάντα ορατές βλάβες (κονδυλώματα). Η χρήση προφυλακτικού δεν παρέχει πλήρη προστασία από τον ιό, καθώς περιοχές που δεν καλύπτονται από αυτό μπορούν να αποτελέσουν εστίες μετάδοσης.